
Rubéola
Febrero 2018
Rubéola
I.- Características epidemiológicas, infección y respuesta inmunitaria
El nombre de rubéola se deriva del latín que significa “rojizo”. Se consideró inicialmente como una variante del sarampión o de la escarlatina por lo cual se denominó “tercera enfermedad”. Solo en 1814 se describió por primera vez como una enfermedad diferente en las publicaciones médicas alemanas; de allí su nombre inglés común de “sarampión alemán”. En 1914, Hess postuló una causa viral con base en su trabajo con monos. En 1938 Hiro y Tosaka confirmaron el origen viral, cuando transmitieron la enfermedad a algunos niños usando lavados nasales filtrados provenientes de casos agudos. En 1941, un oftalmólogo australiano, Norman Gregg, comunicó la asociación entre cataratas congénitas y rubéola materna. Posteriormente, se confirmó el papel de la rubéola en el SRC, enfermedad que comprende catarata, cardiopatía y sordera .
La rubéola tiene una distribución mundial, con excepción de los países en los cuales la enfermedad se ha eliminado. Suele ocurrir con un patrón estacional (es decir, en las zonas templadas al final del invierno y en primavera), con epidemias cada 5 a 9 años. Sin embargo, la extensión y la periodicidad de las epidemias de rubéola son sumamente variables en los países desarrollados y en los países en desarrollo. El riesgo más alto de SRC se observa en los países donde las mujeres en edad fértil presentan altas tasas de susceptibilidad. Se han comunicado bajas tasas de susceptibilidad en estudios de poblaciones seleccionadas dentro de algunos países, pero estas tasas pueden reflejar variaciones locales y la extrapolación de tales resultados podría ocultar la ventaja considerable que representaría la introducción de la vacunación antirrubeólica en el país.
La rubéola se transmite por el contacto con secreciones nasales o faríngeas de una persona infectada. Esto puede ocurrir como consecuencia de diseminación por el aire de las microgotas respiratorias, por contacto directo con una persona infectada o por contacto indirecto con artículos recientemente infectados. En recintos cerrados, como cuarteles militares y guarderías infantiles, todas las personas susceptibles expuestas pueden contraer la infección. Los lactantes con SRC excretan grandes cantidades de virus de la rubéola en sus secreciones faríngeas y en la orina y pueden constituir fuentes de transmisión.
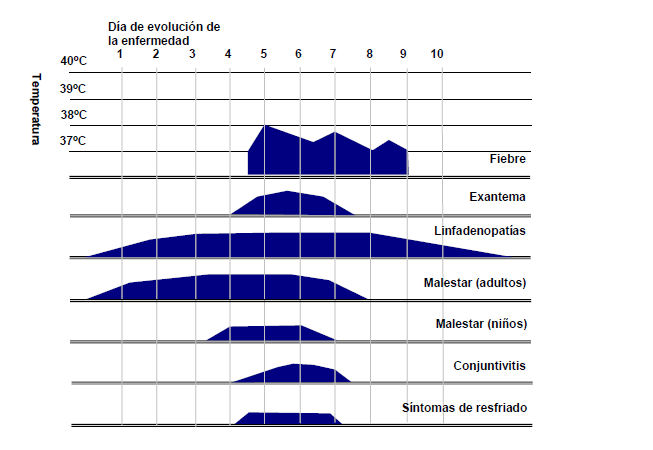
La rubéola es moderadamente contagiosa, sobre todo en el período de aparición del exantema, pero es transmisible desde una semana antes, hasta 5 a 7 días o más después de iniciado el exantema (Figura 1). Los lactantes con SRC pueden excretar virus hasta un año después del nacimiento. No existen pruebas de que el virus de la vacuna se pueda propagar a los contactos.
Figura 1. Características clínicas de una infección típica por el virus de la rubéola. Evolución desde el comienzo de la enfermedad

La rubéola afecta principalmente a los niños, a los adolescentes y a los adultos jóvenes. Aproximadamente 50% de infecciones por el virus de la rubéola son asintomáticas y no se detectan a menos que se obtenga confirmación por el laboratorio. Cuando los síntomas existen, suelen ser muy leves. Los principales síntomas comprenden aumento del volumen de los ganglios linfáticos (linfadenopatía) y exantema maculopapular, que pueden estar precedidos de síntomas leves de resfriado común. Las linfadenopatías pueden aparecer entre 5 y 7 días antes del comienzo del exantema y hasta 2 días después. Si bien estos síntomas no son específicos de la rubéola, la linfadenopatía puede ser más pronunciada y durar más tiempo (varias semanas) en la rubéola que en otras enfermedades exantemáticas, como el sarampión.
Después de que el virus de la rubéola infecta la nasofaringe, se multiplica en el revestimiento de las vías respiratorias y en los ganglios linfáticos locales antes de pasar al torrente sanguíneo. La viremia empieza entre 5 a 7 días después de la infección y se disemina al resto del cuerpo, incluida la piel. Del mismo modo que en el sarampión, el exantema es mediado por una reacción inmunitaria y coincide con la aparición de anticuerpos específicos contra el virus. El virus se puede aislar de la nasofaringe desde una semana antes del comienzo del exantema hasta 2 semanas después de su aparición.
El período de incubación de la rubéola oscila entre 14 y 18 días pero puede durar de 12 a 23 días. Antes de la aparición del exantema ocurre un período prodrómico corto (1 a 5 días) en los adolescentes y en los adultos, pero no en los niños. En los niños, la erupción cutánea suele ser la primera manifestación. Los pródromos incluyen fiebre baja, cefalea, malestar general, anorexia, conjuntivitis leve, rinitis, dolor de garganta, tos y linfadenopatías de los ganglios suboccipitales, posarticulares y cervicales (figura 2). Entre 14 y 18 días después de la infección, aparece un exantema maculopapular (erupción cutánea rosada con manchas discretas). El exantema, que puede ser difícil de ver, comienza en la cara y el cuello y se disemina rápidamente hacia abajo al tronco y las extremidades. El exantema se desvanece después de 1 a 3 días y en ocasiones es pruriginoso. El dolor de las articulaciones y la artritis transitoria son poco frecuentes en los niños, pero ocurren con frecuencia en los adultos, especialmente en las mujeres.
Figura 2. Características clínicas de una infección típica por el virus de la rubéola. Evolución desde el comienzo de la enfermedad
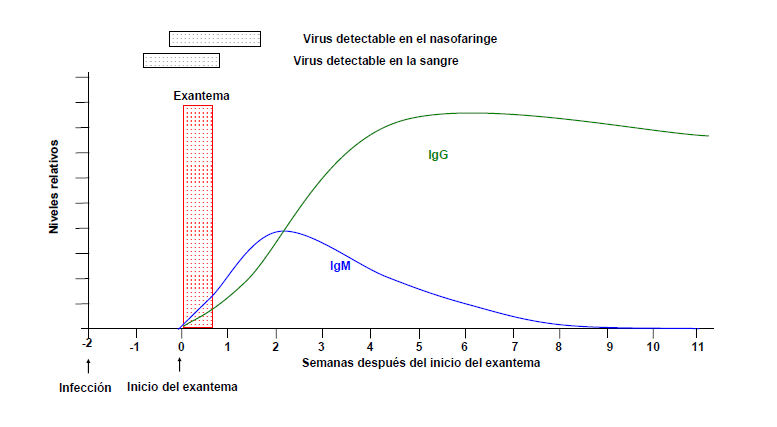
Tras la infección por el virus de la rubéola se adquiere inmunidad humoral e inmunidad mediada por células. Los anticuerpos de tipo IgG e IgM se detectan entre 14 y 18 días después de la infección por el virus de la rubéola, alrededor del momento en que aparece el exantema (figura 3). Los anticuerpos IgM contra la rubéola disminuyen rápidamente y en general no se pueden detectar después de 2 meses, mientras que los anticuerpos IgG persisten. La respuesta linfocítica mediada por células, específica de la rubéola, comienza una semana después de la respuesta humoral y persiste durante toda la vida.
Figura 3.- Respuesta inmunitaria en un caso típico de infección por el virus de la rubéola
Si bien la infección natural por el virus de la rubéola suele conferir una inmunidad de por vida, se han comunicado casos raros de reinfección, confirmados serológicamente después de una infección previa (o vacunación). También se han presentado casos de SRC después de una reinfección en mujeres embarazadas con inmunidad natural o generada por la vacuna, pero son extremadamente raros. Los anticuerpos maternos contra la rubéola protegen al recién nacido durante los primeros meses de vida y pueden modificar la respuesta inmunitaria si se vacuna a una edad temprana.