Programa de
Reanimación Neonatal
Agosto 2018
Fundamentos de la Reanimación
Neonatal
-
Si
bien la mayoría de los recién
nacidos realizan
la transición cardiorrespiratoria a la vida extrauterina sin
intervención,
muchos
necesitarán
asistencia
para comenzar a respirar y
unos
pocos necesitarán
una intervención importante.
-
Despues
del nacimiento, aproximadamente 4
- 10
% de recién nacidos a término
y prematuros tardíos recibirán
ventilación a presión positiva (VPP)
mientras que solamente
1 - 3 de
cada 1.000 recibirá compresiones torácicas o medicamentos de emergencia.
-
Ls
equipos deben estar
preparados para proporcionar estas intervenciones que
salvan vidas de manera rápida y eficaz en todos los partos.
-
Durante su curso
de PRN, su equipo de reanimación
aprenderá
:
¿ Por qué los recién nacidos requieren Enfoque de reanimación distinto al de los adultos ?
-
En Adultos :
-
Lo más frecuente es que un paro cardíaco
en adulto sea complicación de traumatismo o enfermedad cardíaca
ya existente.
-
Es causado por arritmia repentina que impide que en corazón
circule sangre de manera eficaz.
-
A medida que disminuye la circulación hacia
cerebro, la víctima adulta pierde el conocimiento y deja de respirar.
-
En momento del paro, el contenido de oxígeno y dióxido de carbono ( CO2) de
sangre suele ser normal.
-
Durante la reanimación cardiopulmonar del adulto se
utilizan compresiones torácicas para mantner la circulación hasta que Desfibrilación eléctrica o
Medicamentos restablezcan la función cardíaca.
-
En Recién
nacidos :
-
Mayoría de RN que requieren reanimación tienen un corazón saludable.
-
Cuando un
R. Nacido requiere reanimación, suele ser por problema con
respiración que causa intercambio gaseoso inadecuado.
-
Insuficiencia
respiratoria puede ocurrir antes o después del parto.
-
Antes del parto:
-
Placenta realiza función respiratoria fetal.
-
Si placenta funciona
normalmente, el O2 se transfiere de madre al feto y se elimina C02.
-
Si respiración placentaria falla, el feto recibe suministro de
O2
insuficiente para mantener funciones celulares normales y CO2 no se
puede eliminar.
-
A medida que células intentan funcionar sin oxígeno, se
acumula CO2 y aumenta el nivel de ácidos en la sangre.
-
Monitoreo del feto
puede mostrar disminución en actividad, pérdida de variabilidad de
frecuencia cardíaca y desaceleraciones de la frecuencia cardíaca.
-
Si
insuficiencia respiratoria placentaria persiste, feto realizará boqueos seguidos por apnea y bradicardia.
-
Si el feto nace en fase inicial
de insuficiencia respiratoria, Estimulación táctil puede comenzar respiración espontánea y recuperación.
-
Si feto nace en
fase posterior de insuficiencia respiratoria, Estimulación no será suficiente y
recién nacido requerirá ventilación asistida.
-
Los Neonatos más
gravemente afectados pueden requerir compresiones torácicas y adrenalina para
permitir que Miocardio comprometido restablezca la circulación.
-
En momento del parto no puede saber si
RN se encuentra en
etapa inicial o final de insuficiencia respiratoria.
-
Después del
parto, se produce insuficiencia respiratoria si RN no comienza
esfuerzo respiratorio eficaz o no puede mantenerlo.
-
En cualquiera de las
2 situaciones, falta intercambio
gaseoso y objetivo de Reanimación Neonatal es ventilación eficaz de
pulmones RN.
-
Concepto fundamental : establecer ventilación eficaz de
pulmones RN durante la reanimación neonatal.
¿ Qué ocurre durante Transición de Circulación fetal a
Neonatal ?
Transición Respiración y circulación fetal de vida intrauterina a
extrauterina
-
Antes del nacimiento :
-
Pulmones
fetales no participan en intercambio gaseoso.
-
Totalidad de O2 que
utiliza feto es suministrada por madre por difusión a través de
placenta.
-
El CO2 producido durante metabolismo fetal es transportado a
través de placenta y eliminado por pulmones de madre.
-
Pulmones fetales se expanden
in útero, pero alvéolos
potenciales están llenos de líquido en lugar de aire.
-
Vasos pulmonares que
transportarán sangre a alvéolos postnatal están contraídos
y muy poca sangre fluye en ellos.
-
En Placenta :
-
O2 proveniente de
sangre materna difunde hacia vasos sanguíneos adyacentes del feto.
-
Sangre oxigenada del feto deja placenta mediante vena umbilical.
-
Vena umbilical viaja hacia hígado, se une a vena cava inferior e ingresa
al lado derecho del corazón.
-
Dado que vasos pulmonares están contraídos,
solo pequeña parte de sangre que ingresa al lado derecho del corazón
viaja a pulmones fetales.
-
Mayor parte de sangre evita
pulmones, cruzando al lado izquierdo del corazón por Foramen oval o por Ductus
arterioso desde arteria
pulmonar hacia la aorta (Figura 1).
-
Sangre de aorta suministra O2 y
nutrientes a
órganos fetales. Sangre más altamente oxigenada fluye hacia cerebro y
corazón fetales.
-
Parte de sangre de aorta vuelve a placenta
por las 2 arterias mnbilicales para liberar CO2, recibir más O2 y
comenzar nuevamente el trayecto circulatorio. Si sangre sigue este
trayecto circulatorio y evita pulmones, se denomina shunt derecha a
izquierda.
-
Circulación transicional : Tabla 1
y Figura 2 muestran 3 cambios
fisiológicos importantes que ocurren durante transición.
-
Cuando RN
respira y se clampea cordón umbilical, neonato utiliza
sus pulmones para el intercambio gaseoso.
-
El líquido de alvéolos se absorbe
rápidamente y pulmones se llenan de aire.
-
Vasos sanguíneos pulmonares
previamente contraídos se dilatan y sangre llega a alvéolos donde se realiza
hematosis.
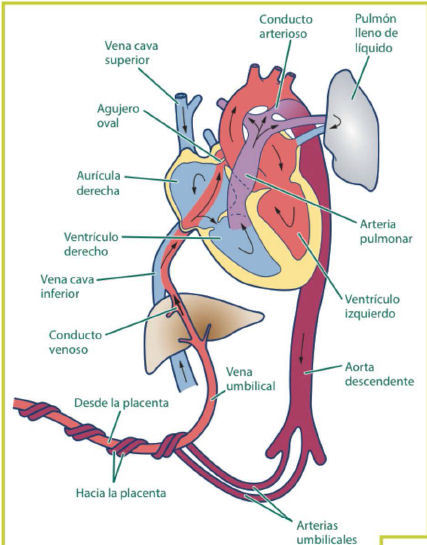 |
 |
|
Figura 1.-
Circulación fetal: escasa
sangre va a pulmones. No hay intercambio gaseoso en pulmón. Sangre
que vuelve a lado derecho corazón por vena umbilical tiene SaO2 más elevada. |
Figura 2.-
Circulación transicional : RN respira, resistencia pulmonar
disminuye y sangre va a pulmones. Hay intercambio gaseoso en los
pulmones. Sangre que vuelve al lado izquierdo del corazón desde
pulmones tiene SaO2 más elevada. |
Tabla 1.-
Transición de la respiración fetal a la neonatal
|
Cambio en el
parto |
Resultado |
|
R. nacido |
R. nacido utiliza sus pulmones, en vez de placenta, para
intercambio gaseoso. |
|
Se clampea cordón umbilical separando la placenta del
RN |
|
Se absorbe líquido en alvéolos. |
Aire reemplaza a líquido en alvéolos. |
|
O2 pasa de alvéolos hacia vasos sanguíneos
pulmonares y C02 pasa a alvéolos para ser exhalado.
|
|
Aire en alvéolos hace que vasos sanguíneos
pulmonares se dilaten. |
Aumenta flujo sanguíneo pulmonar y ductus arterioso se
cierra gradualmente. |
-
Llanto inicial y respiraciones
profundas del neonato ayudan a mover líquido de vías aéreas.
-
La
distensión pulmonar con aire proporciona
suficiente oxígeno (21 %) para iniciar relajación de vasos sanguíneos
pulmonares.
-
A medida que amentan niveles de O2 , el ductus arterioso
comienza a cerrarse.
-
Sangre desviada previamente
por Foramen
oval y Ductus arterioso ahora fluye desde lado derecho del corazón
hacia pulmones y se resuelve shunt de derecha a izquierda del feto
gradualmente.
-
Sangre oxigenada que vuelve de pulmones
neonatales va hacia lado izquierdo del corazón y sale por Aorta
hacia tejidos del cuerpo.
-
Transición normal ocurren en pocos minutos a partir del parto,
pero
proceso puede no completarse hasta horas o incluso varios
días despues.
-
Un neonato a término normal puede
demorar hasta 10 minutos para lograr SaO2 > 90 %.
-
Puede tomar varias horas para que el liquido
alveolar se absorba completamente.
-
Cierre funcional de
ductus arterioso
puede no ocurrir por 24 - 48 horas post parto y relajación completa
de vasos sanguíneo pulmonares no ocurre hasta varios meses después.
Resumen
-
Antes del nacimiento,
alvéolos fetales están expandidos y llenos de líquido.
-
Antes del nacimiento, se
suministra O2 al feto a través de placenta.
-
Después del nacimiento, aire
en alvéolos hace que vasos pulmonares del neonato se
relajen.
¿ Qué ocurre con
interrupción de transición normal ?
-
Si hay interrupción de función
placentaria o de respiración neonatal, el intercambio gaseoso tisular disminuye y arteriolas en intestinos, riñones, músculos y
piel podrían estrecharse.
-
Hay
redistribucion del flujo sanguíneo
hacia corazón y al cerebro para conservar la función de estos órganos vitales.
-
Si
continúa el intercambio gaseoso inadecuado, corazón comienza a fallar y
flujo sanguíneo a todos los órganos disminuye.
-
Hipoperfusión
sanguínea e hipoxia tisular interfieren con función celular y
pueden provocar daño a los órganos.
Tabla 2.-
Transición
anormal
Programa de Reanimación Neonatal
-
Se divide en 5 bloques, comenzando con el nacimiento y evaluación
inicial.
-
Los
rombos indican evaluaciones y Rectángulos
muestran medidas que pueden ser necesarias.
-
Es
importante trabajar
con rapidez y eficacia pero asegurando haber realizado
pasos de cada bloque antes de pasar al siguiente bloque.
-
Evaluaciones se repiten al final de cada bloque y determinarán si debe continuar.
-
Evaluación inicial: Determinar si
RN puede permanecer con madre o deber ser llevado a
calentador radiante para realizar más evaluaciones.
-
Vías aéreas (V) : Realizar pasos
iniciales para establecer Vía aérea despejada y apoyar respiración
espontánea.
-
Respiración (R):
ventilación a presión positiva en neonatos con
apnea o bradicardia. Cpap u O2 pueden usarse si RN
respira con dificultad o presenta baja SaO2.
-
Circulación (C): Si persiste bradicardia grave
pese a ventilación asistida, se debe realizar
compresiones torácicas coordinadas con VPP.
-
Fármaco (F ): Si persiste bradicardia grave
pese a ventilación asistida y compresiones coordinadas, se
administra Adrenalina mientras continúan VPP y
compresiones torácicas.


Enfocarse en Trabajo en equipo y Comunicación
-
Trabajo en equipo y Comunicación
eficaces son destrezas esenciales durante Reanimación neonatal.
-
Durante
reanimación compleja, los reanimadores deberán realizar varios
procedimientos sin retrasos.
-
Puede haber confusión e ineficacia debido a espacio restringido al
mismo tiempo.
-
Destrezas de cada
persona no serán utilizadas óptimamente sin Coordinación eficaz.
Información para Equipo de reanimación
previa a Reanimación
Información para el equipo previa a la reanimación
-
Evalúe los factores de riesgo perinatales.
-
Identifique al líder del equipo de reanimacion.
-
Delegue tareas.
-
Identifique quién documentará los eventos a medida que ocurren.
-
Determine qué suministros y equipo se necesitarán.
-
Identifique cómo pedir ayuda adicional.
El líder del equipo de reanimación
-
Todo equipo de reanimación debe tener un
líder identificado.
-
Cualquier miembro del equipo que domine diagrama de flujo
del PRN y con habilidades de liderazgo eficaces puede ser líder del
equipo.
-
Líderes eficaces de equipo de reanimación
ejemplifican la buena comunicación dando indicaciones claras a individuos
específicos, compartiendo información, delegando
responsabilidades para asegurar atención coordinada y manteniendo un
ambiente profesional.
-
Es importante
que Líder del equipo de reanimación se mantenga informado de toda la situación
clínica, mantenga una visión del ''panorama general" y no se
distraiga con una sola actividad. Esto se llama
conciencia situacional.
-
Si
el líder se involucra en un procedimiento que acapara su atención, es
posible qt1e deba designar a otra perso11a capacitada para asumir el rol de Uder. Si la persona en rol de líder cambia durante la reanimación, se
debe expresar verbalmente de manera clara para que todos los
miembros del equipo de reanimación sepan quién está liderando al equipo.
Comunicación eficaz
-
Todos los miembros del equipo comparten la responsabilidad de evaluar
continuamente y asegurar que las intervenciones se realicen en la secuencia
correcta con la técnica correcta.
-
Para una coordinación exitosa se requiere
que todos los miembros compartan la información y se comuniquen entre sí.
-
La comunicación de circuito cerrado es una técnica que garantiza que se
escuchen y se comprendan las indicaciones.
-
Cuando da una indicación,
dirija el pedido a un individuo específico, llame al miembro del equipo de
reanimación por su nombre, haga contacto visual y hable claramente.
-
Luego
de dar una indicación, pídale al receptor que le informe apenas complete la
tarea.
-
Sandy : ''Robert, necesito tubo endotraqueal 3.5 mm, con estilete y laringoscopio con hoja
de tamaño l . Dime cuando estén listos''.
-
Robert: ''Necesitas tubo endotraqueal 3.5 mm, con estilete y laringoscopio con hoja de tamaño 1
''.
-
Sandy: ''Correcto''.
-
Una vez que equipo de reanimación esté
listo :
-
Robert: ''Sandy, ahora están listos.
Tubo endotraqueal 3.5 mm, con estilete y laringoscopio con
hoja de tamaño 1 ''.
Documentación exacta
-
Los equipos de reanimación deben documentar de manera exacta durante una
emergencia.
-
Registros completos son importantes para la toma de
decisiones clínicas y como fuente de datos de mejora de la calidad.
-
Se deben documentar los eventos que tienen lugar durante la
reanimación a medida que ocurren y se deben complementar con resumen
descriptivo en retrospectiva.
-
Use referencia de
tiempo única (reloj) para establecer correctamente la hora en que ocurren los
eventos.
-
Registrador no
debe cumplir otros roles pues realizar varias tareas
a la vez puede afectar la observación y la comunícación.
-
Los miembros del equipo
de reanimación deben anunciar las intervenciones y evaluaciones de forma
clara y directamente al registrador.
-
Use
formulario en papel o plantilla electrónica diseñados específicarnente
para Reanimación neonatal.
-
Formularios bien diseñados que siguen
Diagrama de flujo del PRN permiten : registro rápido de datos, que
registrador ayude al líder del equipo de reanimación proporcionándole indicaciones
para la próxima intervención y ayudan al líder a identificar las
evaluaciones retrasadas.
Análisis del equipo luego de la
reanimación
-
Realizar un análisis del equipo luego
post reanimación refuerza los hábitos del buen trabajo en equipo y ayuda a que su
equipo identífique las áreas a mejorar.
-
Su equipo puede
identificar una serie de pequeños cambios que causen mejoras significativas en
el desempeño de su equipo.
Habilidades de comportamiento claves
del Programa de Reanimación Neonatal
Tabla 3.-
10
Habilidades de comportamiento claves del Programa de Reanimación Neonatal
Puntos claves
-
Algunos recién nacidos sin factores de
riesgo aparentes requerirán reanimación, incluso ventilación asistida.
-
A diferencia de adultos, con paros cardíacos
por trauma o enfermedad
cardíaca, la reanimación neonatal suele ser resultado de
insuficiencia respiratoria, sea pre o post parto.
-
Medida más importante y eficaz en
Reanimación neonatal : ventilación pulmonar .
-
Muy pocos recién nacidos requerirán
compresiones torácicas o medicamentos.
-
Falta prolongada de perfusión y
oxigenación adecuadas puede provocar daño cerebral.
-
Reanimación debe realizarse rápida y
eficientemente pero asegúrese de haber completado eficazmente
los pasos en cada bloque del diagrama de flujo del Programa de
Reanimación Neonatal antes de pasar al siguiente.
-
Trabajo en equipo, capacidad de
Liderazgo y Comunicación son fundamentales para reanimación neonatal exitosa.
REPASO DE LA LECCION
-
Antes del nacimiento, los alvéolos en
los pulmones del feto están (colapsados)/(expanclidos) y llenos de
(líquido)/(aire).
-
Antes del nacimiento, se suministra
oxígeno al feto a través de (la placenta) / (los pulmones del feto).
-
Después del nacimiento, el aire en los
alvéolos hace que los vasos en los pulmones del bebé se (estrechen)/
(relajen).
-
Cuando se reanima a un recién nacido
las compresiones torácicas ) y los medicamentos (rara vez)/(habitualmente)
son necesarios.
-
Los miembros de un equipo de
reanimación eficaz (comparten información) /(trabajan en silencio y
en forma independiente).
Respuestas
-
Antes del nacimiento, los alvéolos
en los pulmones del feto están expandidos y llenos de líquido.
-
Antes del nacimiento, se suministra
oxígeno al feto a través de la placenta.
-
Después del nacimiento, el aire en los
alvéolos hace que los vasos en los pulmones del bebé se relajen.
-
Cuando se resucita a un recién nacido
las compresiones torácicas y los medicamentos rara vez son necesarios.
-
Los miembros de un equipo de
reanimación eficaz comparten información.



